.
◾️心臓外科の今後の道のりは
.
1。より高い質を
2。より低い侵襲(からだへの負担)を
とまとめられるかも知れません。
それらの特徴や概説については 心臓手術 の項目をご参照ください。
また個々の病気や手術手技につきましてはそれぞれの疾患の項目や さくいん 等をごらん下さい。
.
◾️心臓手術、これまでの道のり
.
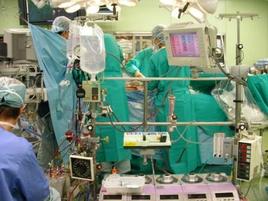
心臓手術はこの40年あまり、体外循環つまり人工の心と肺を用いて行われ、安全性が年々向上し、
術後長生きやQOL(生活の質)向上を含めて患者さんに役立つ治療となり、発展して来ました。
(写真左はオペ室での体外循環の風景です)
体外循環中に全身の体温を下げて、一時的に全身への血流を減らすあるいは止めるという方法(低体温循環停止法)も大動脈手術などを中心に活用され、一定の成果を上げました。
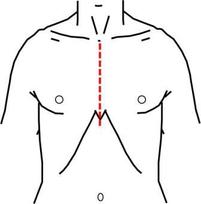
心臓に到達するためのアプローチにはかつては開胸つまり胸を肋骨に沿って切開する方法 もありましたが、
その後安全確保のために多くは胸骨正中切開つまり胸の真ん中にある骨(胸骨)を縦に二分(もちろん後でがっちり修復再建します)して心に到達する方法(右図の赤いライン)が世界的に主流になりました。
このため、心臓手術は
1.全身麻酔をかけ
2.胸骨正中切開を行い
3.体外循環(人工心肺)を用いる
4.体温を多少とも下げる
というのが標準方法となり、術後しばらくすれば元気にはなるものの、
比較的大きな創と術直後は体への負担がある程度はかかるものとして認識されるようになりました。
.
◾️まず体外循環から離脱(オフポンプ)へ
.
心表面の手術である冠動脈バイパス手術などを中心に体外循環を使わない方法つまりオフポンプバイパス術が工夫され発展しました。
現在では冠動脈バイパス手術の大半がこのオフポンプで行われるまでになりました。
私がイタリアの心臓手術名医・カラフィオーレCalafiore先生に教えて頂いてオフポンプを開始した1999年に、
日本冠疾患学会という学会でこの術式(心臓をひっくり返して裏側の血管を縫います)をビデオ講演した時にはどちらかと言えばまだ変な方法というような印象をもたれたように思ったのを覚えています。
.
◾️そして小さい目立たない傷跡へ
.
 同じ心臓手術でも弁膜症では冠動脈とはちがって中に入って治す、つまり一度心内を空にする必要からオフポンプバイパス手術はほとんど広がらず、
同じ心臓手術でも弁膜症では冠動脈とはちがって中に入って治す、つまり一度心内を空にする必要からオフポンプバイパス手術はほとんど広がらず、
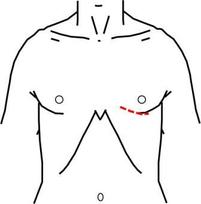
むしろ2.の胸骨正中切開を右開胸や胸骨部分切開などでできるだけ小さく目立たない創部にするという方向で工夫がされました。
冠動脈関係では上記オフポンプバイパスと組み合わせたMIDCAB手術(ミッドキャブ)(左図の赤いラインが皮膚切開)は10年あまり前に一世を風靡しましたが、
心前面にしかバイパスがつけられないので現在は少数になっています。
さらには内視鏡やダビンチロボットも併用してより小さな創にする方法 も開発されました。
も開発されました。
それらの小切開心臓手術は状況や患者さんの年齢によってはメリットがあり、ある程度広がりました。
ロボット(リモコンのマジックハンドであり自分で考えて動くわけではありません)は時間と費用がかかり、性能もまだ不十分ということでその後下火になりました。
とくに時間がかかるのは問題で、
心停止時間が多少でも長くなるのは低侵襲の逆で、看板に偽りありと思うようになり、
導入を見送った経緯があります(写真右は第二世代のロボット)。
患者さんの自己負担が大変重いのも問題です。
.
◾️試行錯誤?有意義な努力と改善
.
また1.の全身麻酔についても、 可能なら全身麻酔や人工呼吸を避けられればより回復が速いという観点から試みがなされましたが、
これは安全や患者さんの快適さも含めた総合点でまだまだ全身麻酔の利点が大きく、多くの場合は全身麻酔が使われています。
体外循環中を中心とした低体温も、その利点とともにマイナス面が反省され、最近は次第に体温を上げる傾向が見られます。
その分、よりしっかりとした灌流を確保し、より確実な臓器・全身保護を行う方向にあります。
.
◾️低侵襲化への努力は続きます
.
このように心臓手術をより負担の小さい、安全なものにする努力、いわゆる低侵襲化の努力は続いていますが、
ここまでのところ上記3.関係のオフポンプバイパスが中心で、
2.関係の小切開心臓手術が少しずつ広がっているというのが現在の状況です。
ロボットはより高性能でより小さく安価なものが待たれるのが世界の一般状況です。
こうした経過から近年、2013年ごろからMIDCABを発展させた形のMICS-CABGが一部の施設で試みられています。ロボットは使わず、専用に開発された器械をもちいて、適宜内視鏡と肉眼でCABGを行うことがこれから増えるかもしれません。
心臓病の部分を確実に、短時間で治す、そして速く回復できるようにする、
さらにその良い状態で安定させることが大切であるのは言うまでもありません。
あるいは術中の心筋保護(心臓を守ります)や徹底した止血、
合併症の予防などの努力が行われています。
これまで心臓手術の名医と言われる人たちはこれらの点が徹底していたわけです。
.
◾️社会復帰を促進するための低侵襲手術
.
また私たちは美容目的というよりは社会復帰を促進するという目的で、
胸骨正中切開を避ける右開胸手術
(左図の右側、ある程度MICS(ミックス)低侵襲手術)を安全確保できる患者さんに行って来ました。
MICS(ミックス)手術・ポートアクセス心臓手術とも呼ばれる小さい穴から臓器を治す方向へ進化しています
(右図の右側、これは僧帽弁や三尖弁などに使えます)。
大動脈弁などには少し違う切開法が役に立っています。
これまでとほぼ同じ水準の安全性と数倍早い社会復帰が可能となります。
結果的に美容上のメリットもありますがこれは患者さんとよく相談の上、かならずしも主目的とはしていません。
.
さらに標準的な胸骨正中切開でも、胸骨の再建法を工夫し、術直後から万歳運動ができ、胸帯も不要で、退院後まもなくクルマが運転できる、ミックスに準じた早い回復ができるようになりました。→→もっと見る
.
◾️カテーテル治療を活用する低侵襲なステントグラフト
.
上記に加えて15年ほど前から
4.カテーテルを用いた治療法が心臓血管手術にも入ってきました。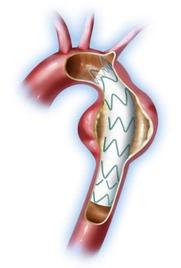
この治療法はステントグラフト(EVARやTEVAR)と呼ばれ、
現在は胸腹部大動脈瘤でも成果を上げつつあります。
まだまだ限界や不明な点もあるのですが、
高齢者や体力のない患者さんを始め、
大動脈が比較的単純な形態をもつところでは活躍するようになりました。
日本では井上寛治先生が以前から実績をあげられ(京都にてお世話になりました)、
アメリカで実績を上げられた大木隆生先生(現・慈恵医大)や大阪大学の倉谷徹先生らが完成度の高い治療に育てられました。
.
実際に私たちの患者さんの声をお聴きしますと、
治療当日から食事ができる、痛みが少ない、
すばやく仕事復帰や社会復帰ができる、
など患者さんの実生活の観点でのメリットがよくわかります。
.
◾️カテーテル治療の第二弾、TAVI (タビ)
.
この流れは今後は大動脈弁(経皮的大動脈弁植込術 TAVI)をはじめ、さまざまな心臓血管手術で活用されるようになるでしょう。
ただしまだまだ不明な点・未完成な点も多く、その発展期には患者さんに迷惑がかからないよう、十分注意しながら慎重に進める必要があります。
医療先進国である欧米諸国で、現時点ではオペができないような患者さんを中心にこの新しい治療法が使われているのはそのためです。
.
◾️さらに続く低侵襲への努力と工夫
このように心臓血管手術はその治療成績の改善(要するに、より長生きできる、より元気活発に生きられる)のみならず、
患者さんの体への負担を下げる、低侵襲化(つまりより快適に、より速い回復が得られる)の努力とともにさらに発展していくものと考えられます。
.
お問い合わせはこちらへどうぞ

患者さんからのお便りのページへ
はじめての方へ のページへもどる
.
◆参考ページ
心臓手術とはどういうもの?
心臓外科の名医とは
心臓手術と言われたら?!
安全に必要な症例数は?
病院の立派さと心臓外科の立派さは別?
対象となる病気は?
私のお勧めは?
術後の社会復帰について
手術と美容について
術前のオリエンテーション:
米田正始が考案した心臓手術は
執筆:米田 正始
福田総合病院心臓センター長 仁泉会病院心臓外科部長
医学博士 心臓血管外科専門医 心臓血管外科指導医
元・京都大学医学部教授
----------------------------------------------------------------------
当サイトはリンクフリーです。ご自由にお張り下さい。